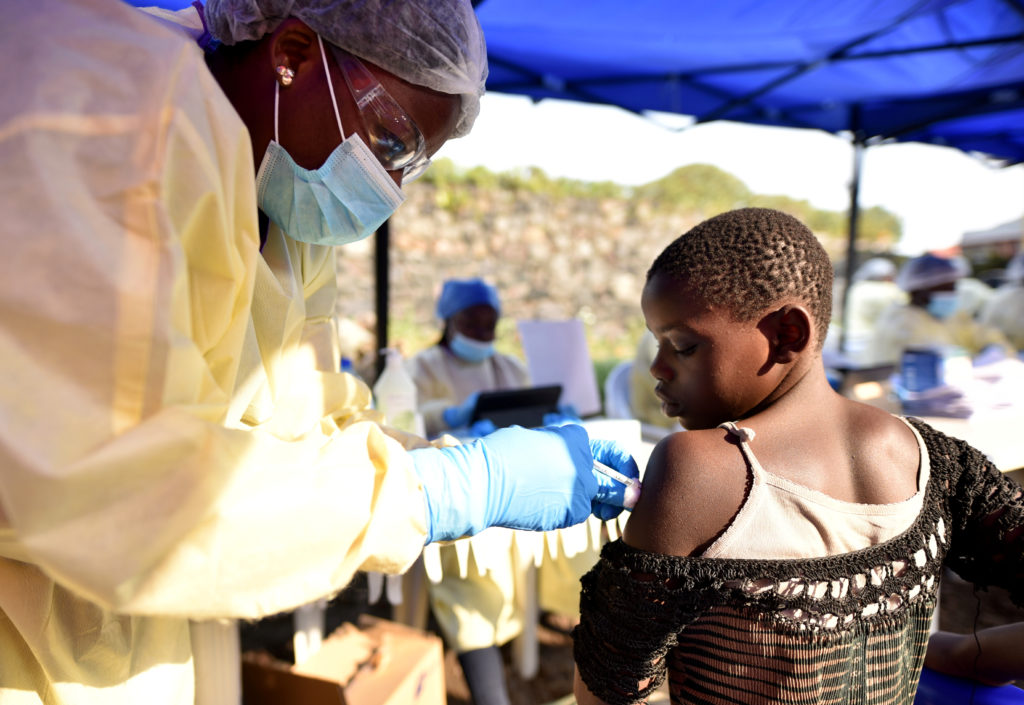
Hätte die Pandemie des Jahrhunderts abgewendet werden können? Der Prozess, mit dem die WHO entscheidet, ob ein gesundheitlicher Notfall von internationaler Tragweite (PHEIC) gemäß den Internationalen Gesundheitsvorschriften ausgerufen wird, ist auf Kritik gestoßen. Berichte haben die 4-monatige Verzögerung der WHO nach der internationalen Ausbreitung von Ebola in Westafrika verurteilt, bevor ein PHEIC erklärt wurde. Die… Wann wird ein schwerer Ausbruch zu einem gesundheitspolitischen Notfall von internationaler Bedeutung? weiterlesen
Kategorie: Pandemie
Die Pandemie bleibt ein globaler Gesundheitsnotstand, so die W.H.O. sagt.
Angesichts der weltweit erheblichen Zunahme bekannter Coronavirus-Fälle, der fortgesetzten Entwicklung von Omicron und des zunehmenden Drucks auf die öffentlichen Gesundheitssysteme sagte die Weltgesundheitsorganisation am Dienstag, dass die Pandemie ein Notfall für die öffentliche Gesundheit bleibt. Die Organisation, die Teil der Vereinten Nationen ist, erklärte die Coronavirus-Ausbrüche erstmals am 30. Januar 2020, vor fast zweieinhalb Jahren,… Die Pandemie bleibt ein globaler Gesundheitsnotstand, so die W.H.O. sagt. weiterlesen
Coronavirus: Notfall oder Pandemie für die öffentliche Gesundheit – Spielt das Timing eine Rolle?
Die Weltgesundheitsorganisation (WHO) hat die Ausbreitung von COVID-19 am 30. Januar dieses Jahres zu einem Public Health Emergency of International Concern (PHEIC) erklärt und am 11. März als Pandemie bezeichnet. Die Ausrufung eines PHEIC ist die höchste Alarmstufe, zu deren Ausrufung die WHO verpflichtet ist, und soll ein starkes Signal an die Länder senden, dass… Coronavirus: Notfall oder Pandemie für die öffentliche Gesundheit – Spielt das Timing eine Rolle? weiterlesen
Coronavirus: Welche anderen Notfälle im Bereich der öffentlichen Gesundheit hat die WHO ausgerufen?
Das Coronavirus wurde der WHO erstmals am 31. Dezember 2019 gemeldet, die WHO sagt, dass der Ausbruch durch eine unbekannte Art von Coronavirus verursacht wurde. Das Wuhan-Coronavirus ist nur die neueste Krankheit, die die Weltgesundheitsorganisation (WHO) als „öffentliche Gesundheitsnotlage von internationaler Tragweite“ (PHEIC) bezeichnet hat. In den letzten 10 Jahren gab es fünf weitere derartige… Coronavirus: Welche anderen Notfälle im Bereich der öffentlichen Gesundheit hat die WHO ausgerufen? weiterlesen
Vorbereitung auf Unsicherheit in Notfällen im Bereich der öffentlichen Gesundheit
Lehren aus vergangenen und gegenwärtigen Gesundheitsereignissen erinnern uns daran, dass Bedrohungen für die menschliche Gesundheit immer vorhanden sind und weiterhin durch Faktoren wie den Klimawandel, die Mensch-Tier-Schnittstelle und internationale Reisen beeinflusst werden. Neu auftretende Krankheiten sind jedoch mit vielen Unbekannten verbunden, und selbst bekannte Krankheiten können sich auf unerwartete Weise verhalten. Während der ersten Vorbereitung… Vorbereitung auf Unsicherheit in Notfällen im Bereich der öffentlichen Gesundheit weiterlesen