Hätte die Pandemie des Jahrhunderts abgewendet werden können? Der Prozess, mit dem die WHO entscheidet, ob ein gesundheitlicher Notfall von internationaler Tragweite (PHEIC) gemäß den Internationalen Gesundheitsvorschriften ausgerufen wird, ist auf Kritik gestoßen. Berichte haben die 4-monatige Verzögerung der WHO nach der internationalen Ausbreitung von Ebola in Westafrika verurteilt, bevor ein PHEIC erklärt wurde. Die… Wann wird ein schwerer Ausbruch zu einem gesundheitspolitischen Notfall von internationaler Bedeutung? weiterlesen
Notfall für die öffentliche Gesundheit
Unser Zweck Wir glauben, dass Gesundheit ein grundlegendes Menschenrecht ist. Alles, was wir tun, sorgt für eine dauerhafte gesundheitliche Veränderung für alle. Die Herausforderung Notfälle im Bereich der öffentlichen Gesundheit machen hart erkämpfte Entwicklungserfolge zunichte, stören Gesundheitssysteme und behindern den Fortschritt, wodurch die Widerstandsfähigkeit sowohl der Gesundheitssysteme als auch der Gemeinschaften erheblich verringert wird. Weltweit… Notfall für die öffentliche Gesundheit weiterlesen
Vorteile von GPS-Tracker in Notfällen
GPS-Tracker erfreuen sich im kommerziellen und privaten Gebrauch immer größerer Beliebtheit. Unternehmen nutzen sie, um die Effizienz und Produktivität ihres Betriebs zu steigern und die Gewinnmargen mithilfe von Daten von GPS-Trackern zu steigern. Auch für den privaten Gebrauch gibt es ein breites Anwendungsspektrum, das von der Sicherheit zu Hause bis zur Reiseunterstützung reicht. In diesem… Vorteile von GPS-Tracker in Notfällen weiterlesen
Notfall-Gesundheitsinformationen
Wenn ein Notfall eintritt, sei es ein Herzinfarkt oder ein Hurrikan, ist es von entscheidender Bedeutung, dass medizinische Dienstleister Zugang zu Gesundheitsinformationen für alle haben, die Hilfe benötigen. Obwohl Sie nicht vorhersagen können, wann ein Notfall eintritt, können Sie vorbereitet sein. Stellen Sie sicher, dass wichtige Gesundheitsinformationen aktuell, genau und griffbereit sind. Heutzutage kann es… Notfall-Gesundheitsinformationen weiterlesen
Medizinische Notfallvorsorge in der Praxis
Die meisten Hausärzte melden mindestens einen Notfall pro Jahr in ihrer Praxis. Asthma, Anaphylaxie, Schock, Krampfanfälle und Herzstillstand gehören zu den häufigsten Notfällen bei Erwachsenen und Kindern im Büroumfeld. Die meisten Praxen sind auf diese medizinischen Notfälle nicht vollständig vorbereitet. Praxen können ein Bereitschaftsprogramm einleiten, indem sie Notfallausrüstung und Medikamente kaufen, die das Spektrum der… Medizinische Notfallvorsorge in der Praxis weiterlesen
Transparenz bei Notfällen im Bereich der öffentlichen Gesundheit: von der Rhetorik zur Realität
Abstrakt Ein wirksames Management von Notfällen im Bereich der öffentlichen Gesundheit erfordert eine offene und transparente öffentliche Kommunikation. Die Gründe für Transparenz haben öffentliche Gesundheit, strategische und ethische Dimensionen. Trotzdem versäumen es staatliche Stellen oft, Transparenz zu demonstrieren. Ein wichtiger Schritt zur Überbrückung der Kluft zwischen Rhetorik und Realität besteht darin, Transparenz zu definieren und… Transparenz bei Notfällen im Bereich der öffentlichen Gesundheit: von der Rhetorik zur Realität weiterlesen
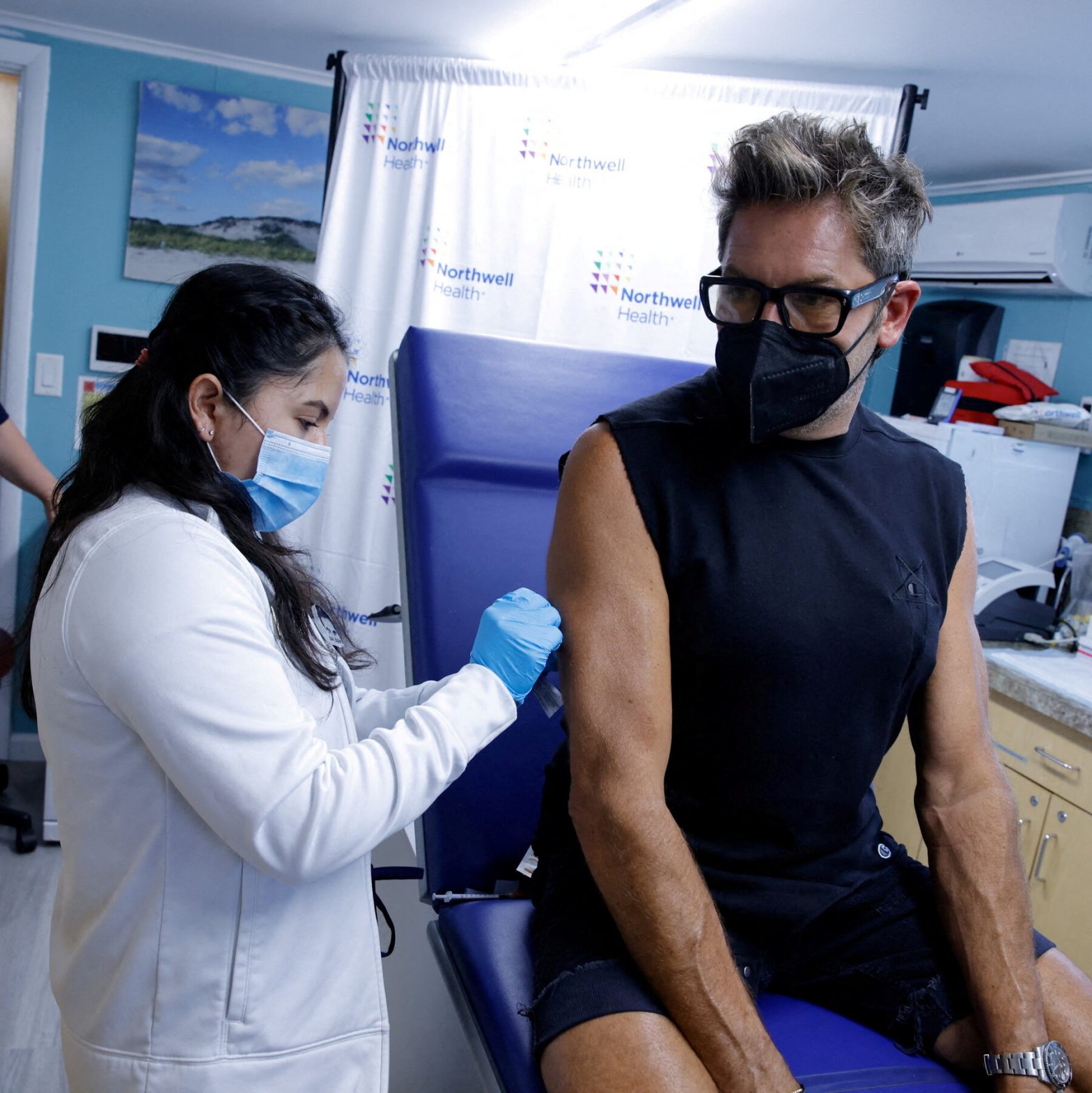
Die Pandemie bleibt ein globaler Gesundheitsnotstand, so die W.H.O. sagt.
Angesichts der weltweit erheblichen Zunahme bekannter Coronavirus-Fälle, der fortgesetzten Entwicklung von Omicron und des zunehmenden Drucks auf die öffentlichen Gesundheitssysteme sagte die Weltgesundheitsorganisation am Dienstag, dass die Pandemie ein Notfall für die öffentliche Gesundheit bleibt. Die Organisation, die Teil der Vereinten Nationen ist, erklärte die Coronavirus-Ausbrüche erstmals am 30. Januar 2020, vor fast zweieinhalb Jahren,… Die Pandemie bleibt ein globaler Gesundheitsnotstand, so die W.H.O. sagt. weiterlesen
Coronavirus: Notfall oder Pandemie für die öffentliche Gesundheit – Spielt das Timing eine Rolle?
Die Weltgesundheitsorganisation (WHO) hat die Ausbreitung von COVID-19 am 30. Januar dieses Jahres zu einem Public Health Emergency of International Concern (PHEIC) erklärt und am 11. März als Pandemie bezeichnet. Die Ausrufung eines PHEIC ist die höchste Alarmstufe, zu deren Ausrufung die WHO verpflichtet ist, und soll ein starkes Signal an die Länder senden, dass… Coronavirus: Notfall oder Pandemie für die öffentliche Gesundheit – Spielt das Timing eine Rolle? weiterlesen
Notfälle im Bereich der öffentlichen Gesundheit und katastrophale Ereignisse
Viele Organisationen, Regierungen, Krankenhäuser und Kliniken prüfen und entwickeln Pläne für potenzielle oder erklärte Pandemien wie COVID-19. Eine große Pandemie kann eine große Anzahl von Kanadiern krank machen und große Auswirkungen auf die Arztpraxis haben. Viele Ärzte wurden bereits gebeten, zur Vorbereitung auf eine Pandemie (z. B. COVID-19) oder in Erwartung anderer katastrophaler Ereignisse beizutragen.… Notfälle im Bereich der öffentlichen Gesundheit und katastrophale Ereignisse weiterlesen
Psychische Gesundheit und psychosoziale Unterstützung in Notfällen (MHPSS)
Was ist psychische Gesundheit? Psychische Gesundheit umfasst unser emotionales, psychologisches und soziales Wohlbefinden. Sie beeinflusst unser Denken, Fühlen und Handeln. Es hilft auch zu bestimmen, wie wir mit Stress umgehen, mit anderen umgehen und Entscheidungen treffen. Psychische Gesundheit ist in jeder Lebensphase wichtig, von der Kindheit und Jugend bis zum Erwachsenenalter. Wenn Sie im Laufe… Psychische Gesundheit und psychosoziale Unterstützung in Notfällen (MHPSS) weiterlesen